 СїааВЁбЇ
СїааВЁбЇ
СїааВЁбЇЃК
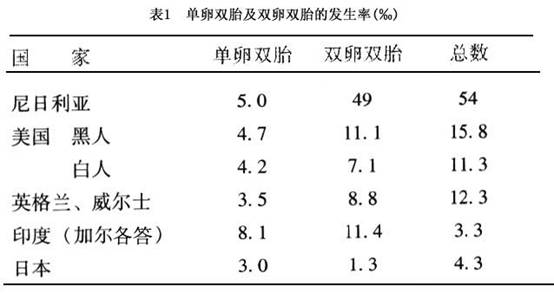
1.ЫЋЬЅЕФЗЂЩњТЪМАЮЇЩњЖљЫРЭіТЪ ЫЋЬЅЕФЗЂЩњТЪИљОнДѓЪ§СПЭГМЦЮЊ10ЁыЁЋ12ЁыЁЃЕЋДг20ЪРМЭ80ФъДњжаЦкЃЌИЈжњЩњг§ММЪѕЕФбИУЭЗЂеЙЃЌЗЂДяЙњМвЕФЫЋЬЅЪ§УЭдіЁЃИљОнУРЙњ2000ФъЗЂБэЕФЙњМвЩњУќЭГМЦБЈИцЃЌЫЋЬЅгыЕЅЬЅжЎБШзд1964ФъЕФ1ЁУ51ЃЌжС1998ФъЕФ1ЁУ36ЁЃетжжЧуЯђвбЯђЗЂеЙжаЙњМвТћбгЁЃ
ЫЋЬЅЗжЮЊСНДѓРрЃЌвЛРрЪЧЫЋТбЫЋЬЅ(dizygotic twinsЛђfratenal twins)ЃЌвЛРрЪЧЕЅТбЫЋЬЅ(monozygotic twinsЛђidentical twins)ЃЌЦфжаЕЅТбЫЋЬЅЕФЗЂЩњТЪНЯКуЖЈЃЌЫЋТбЫЋЬЅЕФЗЂЩњТЪВюБ№НЯДѓЁЃЮЊШЅГ§ИЈжњЩњг§ММЪѕЕФгАЯьЃЌвдMacgillivary 1986ФъЕФВФСЯНщЩмИїЕиШЫжжЕЅТбЫЋЬЅМАЫЋТбЫЋЬЅЕФЗЂЩњТЪЃЌМћБэ1ЁЃ
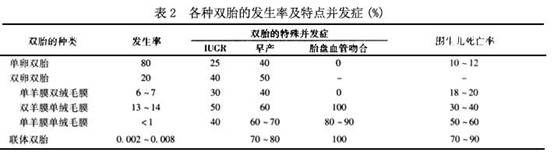
2.гАЯьЫЋЬЅЗЂЩњТЪЕФгаЙивђЫи
(1)жжзхМАЕиЧј,МћБэ1ЁЃ
(2)бЊЧхДйадЯйМЄЫиЕФЫЎЦНЃКбЊЧхДйадЯйМЄЫиЕФЫЎЦНгыЫЋЬЅЃЌЬиБ№ЪЧЫЋТбЫЋЬЅЕФЗЂЩњТЪгаМЋДѓЕФЙиЯЕЁЃР§ШчдкФсШеРћбЧЫЋЬЅИпЗЂЕФIbabanЕиЧјИОХЎЕФбЊЧхДйадЯйМЄЫиЫЎЦННЯИпЃЌЦфЫЋЬЅЕФЗЂЩњТЪдМЮЊ5%ЖјдкЫЋЬЅЗЂЩњТЪНЯЕЭЕФШеБОИОХЎбЊЧхДйадЯйМЄЫиЫЎЦННЯЕЭЁЃ
(3)ФъСфКЭВњДЮЃКФъСфКЭЫЋЬЅгавЛЖЈЕФЙиЯЕЃЌИљОнHendricks(1966)ЕФзЪСЯБэУїЃЌФъСф20ЫъЛђвдЯТЫЋЬЅЕФЗЂЩњТЪдк8ЁызѓгвЃЌЕЋвдКѓж№ВНЩЯЩ§ЃЌжС35ЁЋ39ЫъЪБДяЕН15ЁыЃЌвдКѓЯТНЕжС9ЁыЁЃбЇепУЧШЯЮЊетКЭДйадЯйМЄЫиЫЎЦНЕФЩ§ИпвдМАЖрДЮХХТбгаЙиЁЃЫЋЬЅЕФЗЂЩњТЪЫцВњДЮдіМгЖјдіМгЃЌВЂЧвгыФъСфЕФдіМгГЪЦНааЙиЯЕЁЃ
(4)гЊбјЃКЖЏЮяЪЕбщвбжЄЪЕдіМггЊбјдђЫЋЬЅЕФЗЂЩњТЪврдіМгЃЛИпДѓЕФИОХЎЫЋЬЅЗЂЩњТЪИпгкЩэВФЪнаЁепЃЌПЩФмгыЩуШыЕФгЊбјгаЙи(MacgillivaryЃЌ1986)ЁЃ
(5)вХДЋвђЫиЃКгааЉИОХЎШнвзЗЂЩњЫЋЬЅШбЩяЃЌОіЖЈЫЋЬЅЕФвХДЋЧуЯђЃЌФИЧзНЯИИЧзИќживЊЁЃвЛАуЖјбдЃЌЕЅТбЫЋЬЅВЂЮоМвзхвХДЋЧуЯђЃЌЫЋТбЫЋЬЅдђДцдкетаЉЧуЯђЁЃ
(6)МОНкЃКдкЗвРМББВПФГаЉЕиЧјЃЌЖрЬЅгыМОНкгаЪЎЗжУїЯдЕФЙиЯЕЃЌЦфИпЗхдк7дТЁЃетПЩФмгыСЌајЯФМОЙтееЩфЕМжТЧ№ФдЖдДЙЬхДЬМЄдіМггаЙиЁЃ
(7)ДйХХТбвЉЮяЃКгІгУДйХХТбвЉЮяЕМжТЖрИіХХТбЃЌЦфЖрЬЅЗЂЩњТЪНЋдіМг20%ЁЋ40%ЁЃгеЕМХХТбКѓЫЋТбЫЋЬЅМАЕЅТбЫЋЬЅЕФЗЂЩњТЪОљдіМгЁЃ
(8)ИЈжњШбЩяММЪѕЃКздЪдЙмФкЪмОЋ(in vitro fertilizationЃЌIVF)МАХфзгОЪфТбЙмвЦжВ(gamate intrafallopian transferЃЌGIFT)ПЊеЙКѓЃЌгЩгкУПДЮЪфШыЪмОЋТбЕФЪ§Ољдк3ИівдЩЯЃЌвђДЫЗЂЩњ
ЖрЬЅШбЩяЕФЛњЛсУїЯддіМгЁЃ
3.ЫЋЬЅЕФЮЇЩњЖљЫРЭіТЪ ЫЋЬЅЕФЫРЭіТЪУїЯдЕФИпгкЭЌЪБЦкЕФЕЅЬЅЫРЭіТЪЁЃЫЋЬЅЕФЮЇЩњЖљЫРЭіТЪгыИУЙњЁЂИУЕиЧјЛђИУвНдКЕФЬѕМўКЭЫЎЦНгаЙиЁЃдкЫЋЬЅжагАЯьЮЇЩњЖљЫРЭіТЪЕФжївЊвђЫиЪЧ
дчВњЁЃБэ2ЮЊИїжжЫЋЬЅЕФЗЂЩњТЪМАЬиЪтВЂЗЂжЂЁЃ
 ВЁвђ
ВЁвђ
ВЁвђЃКЫЋЬЅШбЩяЕФЗЂЩњгыжжзхЁЂФъСфЁЂдаВњДЮЁЂвХДЋвђЫиЁЂгЊбјЁЂМОНкЁЂИОХЎбЊЧхДйадЯйМЄЫиЕФЫЎЦНгаЙиЁЃСэЭтЃЌДйХХТбвЉЮяМАИЈжњЩњг§ММЪѕЕФгІгУвВЬсИпСЫ
ЖрЬЅШбЩяЕФЗЂЩњТЪЁЃ
1.жжзхгыЕигђ ВЛЭЌШЫжжКЭжжзхжЎМфЕФ
ЖрЬЅШбЩяЕФЗЂЩњТЪВювьКмДѓЁЃФсШеРћбЧЕФЫЋЬЅШбЩяЗЂЩњТЪзюИпЃЌ1969ФъБЈЕРIbabanЕиЧјЫЋЬЅЗЂЩњТЪИпДя50ЁызѓгвЃЌУРЙњЮЊ12ЁыЃЌгЂИёРМКЭЭўЖћЪПЮЊ11ЁыЃЌЖјШеБОзюЕЭЃЌЮЊ6.5ЁыЁЃ
2.вХДЋвђЫи СїааВЁбЇзЪСЯБэУїЃЌгаЫЋЬЅМвзхЪЗЕФШЫШКЗЂЩњЫЋЬЅЕФЦЕТЪНЯвЛАуИп4ЁЋ7БЖЃЌЕЅТбЫЋЬЅВЂЮоМвзхадЧуЯђЃЌЖјЫЋТбЫЋЬЅгывХДЋгаЙиЁЃЫЋТбЫЋЬЅЭЈЙ§ФИЧзЕФХЎадвХДЋЖјМЬГаЃЌИИЧзЕФзїгУаЁаЉЛђЮозїгУЁЃгаШЫЖдЗжУф2ДЮЛђеп2ДЮвдЩЯЫЋЬЅЕФИОХЎНјааМвзхадбаОПЃЌЗЂЯжетаЉИОХЎжаБОЩэЪЧЫЋЬЅжЎвЛепеМ4.5ЁыЃЌНуУУжага5.5ЁыдјЗжУфЫЋЬЅЃЌЦфажЕмЕФзгХЎ4.5ЁыЪєЫЋЬЅЁЃ
3.даИОФъСф ЫЋТбЫЋЬЅЗЂЩњТЪЫцдаИОФъСфдіМгЖјдіМгЃЌЫЋТбЫЋЬЅдк15ЁЋ19ЫъИОХЎжаЗЂЩњТЪЮЊ2.5ЁыЃЌЖј30ЁЋ40ЫъИОХЎжадђЩЯЩ§жС11.5ЁыЁЃФъСфЖдЕЅТбЫЋЬЅЕФЗЂЩњТЪгАЯьВЛУїЯдЁЃЮФЯзБЈЕРЃЌ20ЫъвдЯТИОХЎЕЅТбЫЋЬЅЗЂЩњТЪЮЊ3ЁыЃЌжС40ЫъвдЩЯНіЩЯЩ§жС4.5ЁыЁЃ
4.даИОЕФдаЁЂВњДЮ ВЛЩйбЇепШЯЮЊЗжУф3ДЮвдЩЯЕФИОХЎЪЧ
ЖрЬЅШбЩяЕФИпЗЂШЫШКЃЌЕк4ВњМАвдЩЯепЃЌЫЋЬЅЗЂЩњТЪУїЯддіМгЁЃНќФъРДгЩгкЮїЗНЗЂДяЙњМвИОХЎвВЪЕааМЦЛЎЩњг§ЃЌИпЬЅДЮИОХЎвбОЯджјМѕЩйЃЌЫЋЬЅЗЂЩњТЪТдгаНЕЕЭЁЃ
5.гЊбј ЖЏЮяЪЕбщжЄУїЃЌдіМггЊбјПЩвдЬсИпЫЋЬЅЗЂЩњТЪЁЃЗЈЙњдкЕкЖўДЮЪРНчДѓеНЧАЫЋЬЅЗЂЩњТЪЮЊ7.1ЁыЃЌЖјеНЪБЮЊ3.7ЁыЁЃ
6.ЛЗОГвђЫи баОПБэУїЃЌСЌајЕФбєЙтееЩфПЩвддіЧПЧ№ФдЖдгкДЙЬхЕФДЬМЄЃЌЪЙИОХЎЬхФкДйадЯйМЄЫиЕФЫЎЦНЩ§ИпЃЌ
ЖрЬЅШбЩяЗЂЩњТЪдіМгЁЃЗвРМББВПФГаЉЕиЧјЃЌ
ЖрЬЅШбЩя7дТЗнЗЂЩњТЪзюИпЁЃ
7.бЊЧхДйадЯйМЄЫиЫЎЦН ЫЋЬЅЕФЗЂЩњгыдаИОбЊЧхДйадЯйМЄЫиЕФЫЎЦНИпЕЭгаКмДѓЙиЯЕЁЃдкЫЋТбЫЋЬЅЗЂЩњТЪзюИпЕФФсШеРћбЧИОХЎжаЃЌвбОВтЕУЦфДйадЯйМЄЫиЫЎЦННЯИпЃЌЖјдкЫЋЬЅЗЂЩњТЪзюЕЭЕФШеБОИОХЎжаЃЌЦфДйадЯйМЄЫиЫЎЦННЯЕЭЁЃ
8.ДйХХТбвЉЮя ЛМ
ВЛдажЂЕФИОХЎгІгУДйХХТбвЉЮяПЩвдв§Ц№ЖрИіЪМЛљТбХнЭЌЪБЗЂг§ЁЂГЩЪьЃЌШнвзЕМжТ
ЖрЬЅШбЩяЁЃИљОнBГЌдчЦкШбЩяЕФМьВтЃЌгІгУШЫ
ОјОКѓДйадЯйМЄЫи(HMG)епЗЂЩњЫЋЬЅЕФЛњЛсНЋдіМг20%ЁЋ40%ЃЌгІгУТШЕзЗгАЗCCНЋдіМг5%ЁЋ10%ЁЃ
9.ЪдЙмФкЪмОЋ здДгЪдЙмФкЪмОЋбаОПвдРДЃЌгЩгкУПДЮЪфШыЙЌЧЛФк3ИівдЩЯЪмОЋТбЃЌ
ЖрЬЅШбЩяЕФЗЂЩњТЪвВУїЯдЩ§ИпЁЃ
 жЮСЦ
жЮСЦ
жЮСЦЃКНќ20ФъРДЃЌгЩгкЖдЫЋЬЅЕФШЯЪЖЩЯЕФЩюЛЏЃЌвђДЫДІРэЩЯгаКмЖрИФНјЁЃЮЇЩњЖљЫРЭіТЪНјвЛВНЯТНЕЁЃЖдЫЋЬЅЕФДІРэгІжиЪгвдЯТМИИіживЊЙиМќЃКЂйгІОЁдчШЗеяЫЋЬЅШбЩяЃЌСЫНтЪЧФФвЛжжЫЋЬЅЃЌЮЊжЎДДдьзюКУЕФЙЌФкЛЗОГЃЛЂкЖдФИЧзМАЬЅЖљзіКУМрЛЄЙЄзїЃЌМАЪБЗЂЯжВЂДІРэШбЩяВЂЗЂжЂЃЛЂлжиЪгЬЅЖљЩњГЄЗЂг§ЃЛЂмОЁСПБмУтЛђЭЦГйдчВњЕФЗЂЩњЃЛЂнИљОндаИОЕФЧщПіЁЂЬЅЖљЕФДѓаЁМАЬЅЮЛЃЌбЁдёзюКЯЪЪЕФЗжУфЗНЪНЁЃ
ОпЬхДІРэШчЯТЃК
1.ШбЩяЦкДІРэ
(1)гЊбјЃКвбШчЧАЫљЪіЃЌзуЙЛЕФгЊбјЪЧДйНјЬЅЖљЩњГЄЕФвЊЕуЁЃгІБЃжЄзуЙЛЕФШШСПЁЂЕААзжЪЁЂПѓЮяжЪЁЂЮЌЩњЫиКЭжЌЗОЫсвдЪЪгІСНИіЬЅЖљЩњГЄЗЂг§ЕФашвЊЁЃШШСПГ§дЖЈЕФУПЬь10460J(2500cal)ЃЌЬњУПЬьДг30mgМгжС60ЁЋ100mgЃЌ
вЖЫсздУПЬь400ІЬgдіжС1mgЃЌвдЗРжЙЦЖбЊЃЌФЦбЮЕФЯожЦВЛвЛЖЈгаРћгкдаИОЁЃ
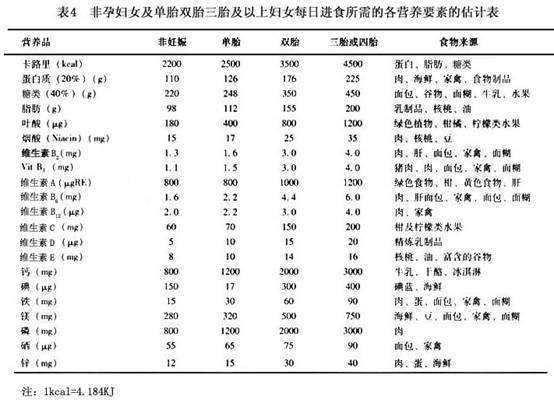
ИљОнУРЙњЙњМвбаОПЮЏдБЛсЪГЮяМАгЊбјаЛс1989ФъЕФНщЩмЃЌЙигкЕЅЬЅЁЂЫЋЬЅЁЂШ§ЬЅМАЫФЬЅЕФУПЬьгЊбјЕФЙРМЦЪ§зжНщЩмШчЯТБэ4ЃК
(2)дЄЗРШбИпеїЕФЗЂЩњЃКЫЋЬЅПЩЪЙШбЩяИпбЊбЙзлКЯеїЕФЗЂЩњТЪдіМгЃЌЬиБ№ЪЧГѕВњИОЃЌШчHardardottirЕШБЈИцЖрЬЅШбЩяИќвзЗЂЩњЩЯИЙЬлЭДЁЂШмбЊМАбЊаЁАхМѕЩйЃЌЗЂЩњЪБМфдчЁЂГЬЖШжиЃЌвђДЫдЄЗРЪЎЗжживЊЁЃЖдЫЋЬЅШбЩядчЦкШбЩяЪБгІВтЖЈЛљДЁбЊбЙМАЦНОљЖЏТібЙЃЌвдБудкжаЁЂЭэЦкШбЩяЖдееЁЃда24жмвдКѓПЩвдУПЬьПкЗў
ИДЗНввѕЃЫЎбюЫс(
ИДЗНАЂЫОЦЅСж)50mgЛђЪь
ДѓЛЦвддЄЗРЦфЗЂЩњЁЃ
(3)ВњЧАУмЧаМрЪгЬЅЖљЕФЩњГЄЃКШбЩягІгУBГЌЯЕЭГЕиМрВтСНИіЬЅЖљЕФЫЋЖЅОЖМАИЙжмОЖЕФдіМгЫйЖШЃЌЭЌЪБзЂвтСНИіЬЅЖљЕФЩњГЄЕФВЛвЛжТадЁЃШчСНИіЬЅЖљЕФИЙжмОЖЯрВю20mmЛђвдЩЯЃЌдђЬхжиНЋЯрВю20%ЛђвдЩЯЃЌШчЮЊЭЌвЛадБ№ЃЌгІПМТЧЃЌTTTsЕФПЩФмадЃЌЗВЬхжиЯрВюдНДѓЃЌЮЇЩњЖљЫРЭіТЪНЋГЩБШР§діМгЁЃСэЭтЩагагУЖрЦеРеВтЖЈЫЋЬЅЦъОВТіМАЦъЖЏТібЊвКСїЫйЕФВЛЭЌЃЌвдЧјБ№ЫЋЬЅЩњГЄЕФВЛвЛжТадЁЃЫЋЬЅЕФбђЫЎСПвВЪЧгІгшвдзЂвтЕФЁЃ
ЙигкВњЧАЬЅЖљЕчзгМрЛЄЃЌGallagherЕШ(1992)ЙлВьЕНЫЋЬЅЕФСНИіЬЅЖљЕФабЫЏжмЦкГЃЪЧЭЌВНЕФЃЌЖјЬЅЖЏКЭЬЅаФТЪЪЧВЛвЛжТЕФЃЌШчЙРМЦЬЅЖљЙЌФкЧщПіЃЌNSTМАЩњЮяЮяРэЦРЗжОљПЩгУгкЫЋЬЅЃЌЕЋвђгаСНИіЬЅЖљЃЌФбвдОЋШЗЕФВтЖЈЃЌВЛЙ§гавЛЖЈЕФВЮПММлжЕЁЃ
(4)дЄЗРдчВњЃКЫЋЬЅдчВњЕФдЄВтБШЕЅЬЅИќгавтвхЁЃдкЕЅЬЅжадЄВтдчВњЕФЗНЗЈвдОвѕЕРЛђОЛсвѕBГЌВтЙЌОБМАВт
ЯЫЮЌНсКЯЕААзОљПЩгУгкдЄВтЫЋЬЅЁЃ
ОпЬхДІРэЃК
ЂйЮдДВанЯЂЃКЮдДВанЯЂЪЧдЄЗРдчВњЕФвЛИіживЊЗНЗЈЁЃЕЋЖдЫќЕФШЯЪЖгавЛИіНЅБфЙ§ГЬЁЃвдШ№ЕфЕФPctersonЕШ(1979)БЈИц1973ЁЋ1977ФъЮЇЩњЖљЫРЭіТЪдкИУдКВњЧАздда28ЁЋ36жманЯЂзщгыВЛанЯЂзщБШНЯЃЌИїЮЊ6ЁыМА105ЁыЃЌЦфНсТлЪЧЃЌанЯЂзщЦНОљдаЦкЮЊ255ЬьЃЌдчВњМАаЁгк1500gЕФдчВњгЄЗЂЩњТЪУїЯдНЕЕЭЃЌШчШбЩявбДя38жм(ИљОнШ№ЕфЭГМЦЃЌИУЪБЦкЮЇВњЖљЫРЭіТЪзюЕЭ)в§ВњЃЌЦЪЙЌВњТЪЮЊ15%ЁЃНќФъРДЃЌгЩгкОМУМАвНСЦЬѕМўЕФИФЩЦЃЌМвЭЅЛЄЪППЩАДЪБзіВњЧАМьВщЁЃВЛЩйвНЪІШЯЮЊГ§гаИпбЊбЙЁЂЯШездчВњЕШЬиЪтЧщПіЭтЃЌПЩдкМвжаанЯЂЁЃвВгавНЪІЬсГіЕФелжаЗНАИЪЧЃКда24жмПЊЪМЩйЛюЖЏЃЌда30ЁЋ35жмзЁдКвддЄЗРдчВњЃЌ36жмКѓЛиМванЯЂД§ВњЁЃ
ЂкдЄЗРдчВњвЉЮяЕФгІгУЃК
A.ІТаЭФтЩіЩЯЯйФмвЉЮяЕФгІгУЃЌВЛЩйбЇепШчOConnerЕШ(1979)ЃЌCetridoЕШ(1980)гУЫЋУЄЗЈзїІТаЭЩіЩЯЯйФмвЉЮядЄЗРдчВњЕФбаОПЃЌЗЂЯжЮоТлЪЧ
РћЭаО§(
єЧмаєЧТщЛЦМю)ЛђЦфЫћвЉЮяОљВЛФмЯдЪОЦфбгГЄдаЦкМАдіМгЬЅЖљЬхжиЕФНсЙћЁЃAshworth(1990)гУЩГЖЁАЗДМ(Salbutamol)ЕФНсЙћврЯрЭЌЃЌвђЖдДЫРрвЉЮябаОПВЛЖрЃЌЙЪЩаЮоЖЈТлЁЃ
B.даМЄЫиЃКJohnsonЕШ(1975)БЈЕРвбгУМКЫсєЧдаЭЊ(hydroxyprogesterone- caproate)гкда16ЁЋ20жмПЊЪМУПжмМЁзЂ250mgПЩФмЖддЄЗРдчВњгааЇЁЃ
C.ЕиШћУзЫЩЃКЦЄжЪРрМЄЫигаДйНјЬЅЖљЗЮГЩЪьЕФЙІФмЃЌФПЧАЪЙгУНЯЖрЕФЪЧЕиШћУзЫЩЃЌЮЊдЄЗРдчВњЫљжТЕФаТЩњЖљКєЮќОНЦШзлКЯеї(RDS)ЁЃЫЋЬЅШбЩявбДяда26жмвдКѓПЩгУЕиШћУзЫЩ10mgУПЬьСЌајОВТізЂЩф3ЬьЃЌжБжСда34жмЮЊжЙЃЌПЩгааЇЕФМѕЩйдчВњЖљжаRDSЕФЗЂЩњТЪЁЃ
ЂлЙЌОБЛЗдњЪѕЃКШчгаЧАДЮдчВњЪЗЃЌBГЌжЄЪЕЙЌОБФкПкЙиБеВЛШЋЃЌПЩзіЙЌОБЛЗдњЪѕвддЄЗРдчВњЁЃЕЋЮЊдЄЗРдчВњЖјзїДЫЪжЪѕЃЌDerЕШ(1982)МАGrantЕШ(1991)ЖМШЯЮЊЮожњгкИФЩЦЮЇЩњЖљЫРЭіТЪЃЌгаЕФбЇепЛЙШЯЮЊЫќПЩгеЗЂдчВњЁЂЬЅФЄдчЦЦЁЂШоУЋФЄбђФЄбзЃЌЦфБзПЩФмДѓгкРћЃЌЙЪВЛвЫГЃЙцгУжЎЁЃ
(5)ЬиЪтЮЪЬтЕФДІРэЃК
ЂйЫЋЬЅжавЛИіЬЅЖљвбЫРЭіЃКЫЋЬЅжавЛИіЬЅЖљЫРЭіЪЧЫЋЬЅжаЕФвЛИіЬиЪтЯжЯѓЁЃЫЋЬЅжавЛИіЬЅЖљвбЫРЭіПЩЗЂЩњдкШбЩядчЦкЃЌИУжжЧщПіГЃдкдРДШЯЮЊЪЧЕЅЬЅШбЩяепдкЗжУфКѓЗЂЩњгажНбљЖљЃЌЛђдкЬЅХЬЩЯЗЂЩњгааЁЕФбЙКлЖјВьОѕдРДгаСэвЛИіЬЅЖљЕФДцдкЃЌЗНеяЖЯЮЊЫЋЬЅЁЃдкжаЦкШбЩяврПЩЗЂЩњвЛЬЅЫРЭіЃЌШєдкЕЅТбЫЋЬЅЃЌЬиБ№ЪЧдкЕЅбђФЄФвЫЋЬЅЃЌдђПЩМћЦъДјДђНсЁЂВјШЦЖјЫРЭіЃЌЕЋЩѕЮЊЩйМћЃЌЫљвдГЃГЃЪЧдвђВЛУїЕФЁЃДгРэТлЩЯРДЫЕЃЌЬЅЖљЫРЭівЛЖЮЪБМфКѓбЊЙмФкЕФбЊЫЈаЮГЩЖјЗЂЩњЫљЮНЕФЫЋЬЅбЊЙмЫЈШћзлКЯеї(twin embolization syndrome)в§Ц№ФИЬхЛђСэвЛИіДцЛюЬЅЖљЗЂЩњбЊЫЈаЮГЩЛђDICЕФЮЃЯеЁЃЕЋвЛИіЬЅЖљЫРЭіКѓЬЅХЬбЊЙмБеШћМАЬЅХЬБэУцДѓСПЯЫЮЌЫиЕФГСЛ§ЃЌзшжЙФ§бЊМЄУИЯђЛюЬЅКЭФИЬхЕФЪЭЗХЃЌЫљвдетжжЮЃЯеКмаЁ(BenirrschkiЕШЃЌ1986МАWenterЕШЃЌ1988)ЁЃвђДЫДІРэЩЯЭъШЋВЛЭЌгкЕЅЬЅШбЩяЬЅЖљЫРЭіЁЃЕЋЪЧЗЂЩњDICЕФПЩФмШдШЛДцдкЃЌгІИУЖЈЪБзіФ§бЊЙІФмЕФМрВтЁЃдкРэТлЩЯЕЅШоУЋФЄЫЋЬЅжаГіЯжвЛЬЅЫРЭіЖдСэвЛЛюЬЅЕФЮЃЯеНЯДѓЃЌЕЋвђШБЩйЛюЬЅЕФбЊвКФ§бЊЙІФмБфЛЏЕФзЪСЯжСНёЩаФбШЗЖЈЦфЖдСэвЛЛюЬЅЕФгАЯьЁЃвЛЬЅЫРЭіКѓЖдСэвЛЬЅзїБЃЪижЮСЦЪЧБШНЯЧЁЕБЕФЁЃ
ЂкЫЋЬЅжаЕФСНИіЬЅЖљЕФЫРЭіЃКИУжжЧщПіМЋЮЊКБМћЁЃЦфДІРэддђЪЧОЁПьв§ВњЁЃ
ЂлЫЋЬЅЪфбЊзлКЯеїЃКШчЧАЪіЁЃ
ЂмЬЅФЄдчЦЦ(PROM)ЃКЫЋЬЅжаЗЂЩњPROMЕФДІРэддђгыЕЅЬЅЯрЭЌЃЌЫљВЛЭЌЕФЪЧЫЋЬЅШбЩявьГЃЬЅЯШТЖЗЂЩњТЪИпЃЌPROMЗЂЩњдчЁЃMorcerЕШ(1993)дјБШНЯЕЅЬЅКЭЫЋЬЅЕФPROMЃЌЗЂЩњЦЦФЄКѓжСЗжУфЕФЪБМфЕФжаЮЊЪ§ИїЮЊ1.7ЬьКЭ1.1ЬьЁЃЮоТлЕЅЬЅЛђЫЋЬЅДѓдМ90%дк1жмФкУфГіЁЃЕЋЧАЮФвбЪіPharoahЕШЖдЫЋЬЅжавЛЬЅЫРЭіКѓЃЌДцЛюЬЅЖљНЋРДЗЂЩњФдЬБМАЦфЫћФдЫ№КІЕФМИТЪУїЯддіМгЃЌаыНјвЛВНЙлВьЁЃ
2.ЗжУфЦкДІРэ
(1)ЗжУфЗНЪНЕФбЁдёЃКЫЋЬЅЕФЗжУфДІРэЃЌЪзЯШЪЧЖдЗжУфЗНЪНЕФбЁдёЃЌЗжУфЗНЪНЕФОіЖЈгІИљОндаИОЕФНЁПЕЧщПіЁЂЙ§ШЅЕФЗжУфЪЗЁЂФПЧАдажмЁЂЬЅЖљДѓаЁЁЂЬЅЮЛвдМАдаИОгаЮоВЂЗЂжЂКЭЪВУДВЂЗЂжЂЖјЖЈЁЃЫЋЬЅЕФЗжУфВЛЭЌгкЕЅЬЅЃЌЫЋЬЅШбЩяЕФВЂЗЂжЂЖрЃЌВњГЬГЄЃЌВњКѓГібЊЖрЃЌетаЉЖМЪЧБиаыПМТЧЕФвђЫиЁЃЦфФПЕФЪЧВњИОЕФАВШЋЃЌВЂСІЧѓНЕЕЭЮЇЩњЖљЫРЭіТЪЃЌЖјЬЅЖљЬхжиКЭЬЅЮЛГЃЪЧзюживЊЕФОіЖЈвђЫиЁЃ
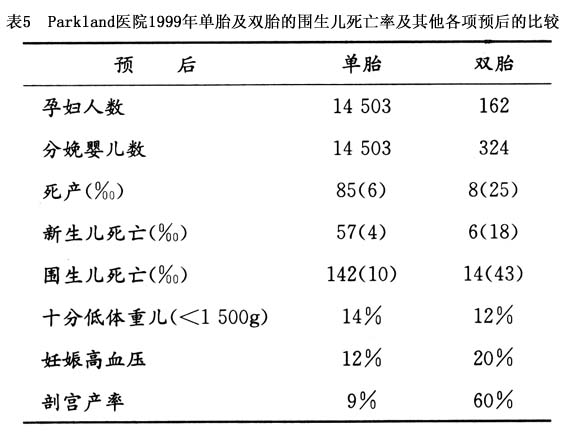
(2)ЦЪЙЌВњЃКФПЧАЃЌдкЫЋЬЅЗжУфжабЁдёЦЪЙЌВњЮЊЗжУфЗНЪНЕФгадіМгЕФЧїЪЦЁЃChervenak(1985)БЈИцЦЪЙЌВњТЪЮЊ35%ЃЌParklandвНдК1993ФъБЈИцНќ50%ЃЌЖј1994ФъЕФВФСЯдђЮЊ53%ЁЃдкЪжЪѕжИеїжажївЊЮЊЗЧЭЗЮЛЃЌЦфДЮЮЊзгЙЌЪеЫѕЗІСІЁЂШбИпеїЁЂЬЅЖљОНЦШЁЃ
ЯжНЋгаЙиЗжУфЦкжаДІРэзюОпгаДњБэадЕФChervenakЗНАИЃЌР§ОйШчЭМ1ЁЃ
ШчЬЅЖљЕФдажмдк34жмЛђЬхжидк2000gвдЩЯЃЌЬЅЮЛЪЧОіЖЈЗжУфЗНЪНЕФжївЊвђЫиЁЃШчСНИіОљЮЊЭЗЮЛЃЌЛђЕквЛЬЅЪЧЭЗЮЛОљПЩПМТЧОвѕЕРЗжУфЃЛШєЕквЛЬЅЮЊЭЮЮЛЛђЦфЫќЬЅЮЛдђвдЦЪЙЌВњЮЊвЫЃЌвђЮЊЕБЕквЛЬЅЖљУфГіКѓЃЌЕкЖўЬЅЖљШєОвѕЕРЗжУфЃЌЮоТлЪЧФкЕЙзЊЛђЭЮЮЛжњВњЃЌаТЩњЖљЫРЭіТЪОљБШЭЗЮЛИп6БЖЃЌНќФъЖдЕкЖўИіЬЅЖљЮЊЭЮЮЛЪБЃЌЕквЛИіЬЅЖљЗжУфКѓПЩРћгУBГЌевЕНЬЅЖљЕФЫЋНХЖјгаРћгкНјааЭЮЮЛЧЃв§ЪжЪѕЃЌЦфЫРЭіТЪгыЦЪЙЌВњНгНќЁЃЕЋЮЪЬтЛЙдкгкЪЕааЪжЪѕЕФвНЪІШєУЛгаФкЕЙзЊЛђЭЮЮЛЧЃв§ЕФОбщЃЌШдвдЦЪЙЌВњЮЊвЫЁЃ
ЖдМЋЕЭЬхжиЖљЃМ1500gЫЋЬЅЕФЗжУфЃЌбЇепЕФвтМћВЛОЁЯрЭЌЃЛдкЗЂДяЕиЧјЙњМвЃЌМЋЕЭЬхжиЖљЕФДцЛюТЪКмИпЃЌЬхжи1000ЁЋ1500gЕФаТЩњЖљДцЛюТЪдк90%вдЩЯЃЛШчОвѕЕРЗжУфвђЬЅЮЛЁЂВњГЬЕШвђЫиЫРЭіТЪНЋгаЫљдіМгЃЌЕЋЦЪЙЌВњдђВЛЪмгАЯьЃЌвђДЫЦЪЙЌВњепЩѕЖрЁЃЕЋдкЮвЙњДѓЖрЪ§ЕиЧјКЭЕЅЮЛЖдМЋЕЭЬхжиЖљШБЗІЛЄРэЬѕМўКЭОбщЃЌвђДЫЖдМЋЕЭЬхжиЖљЕФЦЪЙЌВњвЫГжЩѓЩїЬЌЖШЁЃ
ЖдгкЫЋЬЅЕФСНИіЬЅЖљЬхжиНгНќ3000gЛђ3000gвдЩЯепЃЌЭэЦкШбЩяВЂЗЂжЂНЯЖрЃЌЗжУфгжвзЗЂЩњжЭВњЃЌЕквЛЬЅЖљУфГіКѓШєЕкЖўЬЅЖљЮЊЭЮЮЛЃЌзіФкЕЙзЊЕФФбЖШвВНЯДѓЃЌЫљвдгУЦЪЙЌВњжежЙШбЩяНЯАВШЋЁЃ
дкЩйЪ§ЧщПіЯТЕкЖўЬЅУфГіКѓЗЂОѕЕкЖўЬЅУїЯдДѓгкЕквЛЬЅЖјЭЛШЛЗЂЩњОНЦШЃЌЛђЙЌОБЪеЫѕБфКёЖјВЛРЉеХЃЌдкЖЬЪБМфФкВЛПЩФмОвѕЕРЗжУфЃЌдђПЩвдПМТЧзіЦЪЙЌВњЁЃThompsondЕШ(1987)дкЕквЛЬЅЖљОвѕЕРЗжУфКѓЕкЖўЬЅЖљаыааЦЪЙЌВњЗжУфепдМеМ5%ЃЌЙВ29Р§ЁЃИУ29Р§жа19Р§ЮЊЬЅЮЛвьГЃЃЌ5Р§ЬЅЖљОНЦШЃЌ4Р§ЦъДјЭбДЙЃЌ1Р§ЮЊВњГЬЭЃжЭЁЃ
ЦЪЙЌВњЕФТщзэбЁдёвдгВФЄЭтЮЊКУЃЌвђТщзэаЇЙћКУЃЌВњКѓГібЊВЛЖрЃЌЖдЬЅЖљгАЯьаЁЁЃЦЪЙЌВњЪжЪѕЧаПквдЯТЖЮзнЧаПкНЯКУЃЌЖдШЁЕквЛЬЅЖљМАЕкЖўЬЅЖљОљНЯгаРћЁЃдкЦЪЙЌВњжаЃЌзюГЃМћЕФЪѕжаВЂЗЂжЂЪЧВњЪБГібЊЃЌжївЊдвђЪЧзгЙЌЪеЫѕЗІСІЃЌЖдДЫЕБШЁГіЬЅЖљЭЌЪБОВТіжаПЩЭЦзЂ
ЫѕЙЌЫи10UЃЌВЂОВТіГжајЕуЕЮ
ЫѕЙЌЫиЃЌзгЙЌМЁзЂПЩзЂ
ЫѕЙЌЫи10UЃЌТѓНЧ0.2mgЃЌБивЊЪБПЩгУЧАСаЯйЫиF
2ІС(PGF
2ІС)1mgЃЌШчШдгаЩйСПвѕЕРГібЊЃЌдђПЩдкЙЌЧЛФкЬюШћЩДЬѕЃЌЬюШћвЊНєЃЌВЛСєЗьЯЖЃЌЩДЬѕвЛЖЮЭЈЙ§ЙЌОБСєжУвѕЕРФкЃЌвдБудк24hКѓШЁГіЁЃ
(3)вѕЕРЗжУфЃКЗВЫЋЬЅОљЮЊЭЗЮЛЛђЕквЛЬЅЮЊЭЗЮЛЖјЬЅЖљЮЊжаЕШДѓаЁЖМПЩвѕЕРЪдВњЁЃгЩгкСНИіЬЅЖљЕФзмжидк4500ЁЋ5000gЃЌвђДЫЙРМЦВњГЬНЯвЛАуЕЅЬЅЮЊГЄЃЌЙЪгІБЃЛЄКУВњСІЃЌзЂвтМАЪБВЙГфФмСПЃЌЪЪЪБанЯЂЃЌЪЙВњИОЁЂБЃГжСМКУЬхСІЃЌгаНЯКУЕФЙЌЫѕЪЙВњГЬе§ГЃНјеЙЁЃВњГЬжавЊбЯУмМрЛЄЬЅаФБфЛЏЃЌПЩвдЭЈЙ§Ь§еяЃЌврПЩвдСНИіМрЛЄвЧЭЌЪБНјааМрЛЄЃЌвЛИізіИЙВПЭтМрЛЄЃЌвЛИіОвѕЕРгкЙЌОБФкЬЅЭЗХдзіМрЛЄЁЃдкВњГЬжаВњГЬбгГЄЖјЬЅЭЗВЛЯТНЕЃЌгІзЂвтЕНСНИіЬЅЭЗЯТНЕЪБЃЌЕкЖўЬЅЭЗМЗбЙгкЕквЛЬЅЖљЕФаиОБВПЖјзшАЯТНЕЃЌЩѕжСЗЂЩњЬЅЖљОНЦШЃЌгІМАЪБЗЂЯжЁЃ
ЕБНјШыЕкЖўВњГЬКѓЃЌвђЬЅЖљвЛАуЦЋаЁЃЌЧвГЃЮЊдчВњЃЌЬЅЭЗВЛвЫЪмЙ§ЖрЕФбЙСІЃЌПЩзїЛсвѕЧаПЊЃЌЕквЛЬЅЖљУфГіКѓЃЌЙЌФкЛЗОГвбгаИФБфЃЌДгЕкЖўЬЅЖљУфГіКѓаТЩњЖљЕФApgarЦРЗжЃЌЦъЖЏТіМАОВТіЕФPO
2МАPCO
2ОљБШЕквЛЬЅЖљВюЃЌЫљвдгІеЦЮеКУЦфЗжУфЪБМфМАЗжУфЗНЪНЁЃдкЕквЛЬЅЖљУфГіКѓЃЌжњЪжгІдкИЙВПНЋЬЅЖљЮЌГждкзнВњЪНЃЌЭЌЪБОЏЬшЦъДјЭбДЙМАЬЅХЬдчАўЃЌШчЮЊЭЗЮЛЛђЭЮЮЛвбЙЬЖЈгкЙЧХшЧЛФкЃЌвѕЕРМьВщЮоЦъДјЯШТЖЃЌдђааЦЦФЄЃЌВЂОГЃМрЬ§ЬЅаФБфЛЏЃЌбЯУмЙлВьЁЃШчгаЬЅаФБфТ§КѓвѕЕРГібЊЃЌЬсЪОгаЦъДјЭбДЙЛђЬЅХЬдчАўЃЌОљПЩВњЧЏЧјЭЮЮЛжњВњНсЪјЗжУфЁЃШчЕквЛЬЅЖљУфГіКѓвЛЧае§ГЃЃЌШЫЙЄЦЦФЄКѓ10UФкЮое§ЙцЙЌЫѕЃЌдђПЩгУ
ЫѕЙЌЫиОВТіЕуЕЮЃЌвддйДЮЦєЖЏВЂМгЧПЙЌЫѕЃЌДйЪЙвѕЕРЗжУфЁЃвргавНЪІдкЕквЛЬЅЖљУфГіКѓЃЌдкBГЌМрЪгЯТбИЫйзЅзЁЬЅЖљЕФзуВПзіФкЕЙзЊМАЭЮЮЛЧЃв§ЖјЪЙЕкЖўЬЅЖљУфГіЃЌЕЋвЊЧПЕїЕФЪЧЪьСЗЕФЪжЗЈЪЧГЩЙІЕФЙиМќЁЃ
ЕквЛЬЅЖљЕНЕкЖўЬЅЖљЕФУфГіЃЌДЋЭГЕФЙцЖЈЪБМфЪЧ30minЁЃRaybureЕШ(1984)БЈИцда34жмЛђвдЩЯЕФ115Р§ЫЋЬЅЃЌЦНОљСНИіЬЅЖљУфГіЪБМфМфИєЮЊ21minЃЌЦфЗЖЮЇдк1ЁЋ134minЃЌдМ60%Щйгк15minЃЌЕЋМфИєЪБМфГЌЙ§15minЃЌЬЅЖљОНЦШЛђЭтЩЫЕФЗЂЩњТЪВЂЮДдіМгЃЌЕЋЪЧМфИє15minвдФкЕФЦЪЙЌВњЮЊ3%ЃЌГЌЙ§15minдђдіМгжС18%ЁЃSaacksЕШ(1995)ЭГМЦ1952ЁЋ1993ФъЫЋЬЅвѕЕРЗжУфЪЧСНИіЬЅЖљУфГіМфИєгаж№ВНбгГЄЧїЪЦЃЌЦНОљдіМг11minЃЌПЩФмгыЕШД§ЦфздШЛвѕЕРЗжУфгаЙиЁЃ
дкМЋЩйЪ§ЧщПіЯТЃЌвЛЬЅУфГіКѓЃЌШчЙЌФкЬЅЖљЙ§аЁЃЌвргабгГЄЪ§ЬьжСЪ§жмЗжУфЕФЃЌWittmanИДЯАЮФМўВЂИНМг4Р§ЃЌЦфМфИєдк41ЁЋ143ЬьЁЃ
ВЛТлФФжжЗжУфЗНЪНЃЌRDSШнвзЗЂЩњдкЕкЖўЬЅЁЃArnold(1987)Ждда27ЁЋ36жмЗжУфЕФ221ЖдЫЋЬЅЕФЗжУфжЄЪЕСЫетвЛЕуЃЌШЫУЧЛГвЩКЭЕкЖўЬЅЪмбЙгаЙиЃЌЕЋЮДЕУЕНжЄЪЕЁЃЖдгкЫЋЬЅЗжУфжаГіЯжЕФЬиЪтЧщПіЫфШЛЩйМћЃЌЕЋгІгшзЂвтЁЃНЛЫј(locking)ЗЂЩњТЪМЋЕЭЃЌCohen(1965)дк817Р§ЫЋЬЅжаЗЂЩњ1Р§ЃЌЦфЬѕМўЪЧЕквЛЬЅЖљЮЊЭЮЮЛЃЌЕкЖўЬЅЖљЮЊЭЗЮЛЃЌЗЂЩњКѓЕквЛЬЅЖљГЃдкЪ§ЗжжгФкЫРЭіЃЛЮЊУфГіЕкЖўЬЅвдЦЪЙЌВњЮЊЩЯВпЁЃМЗбЙдђЗЂЩњдкСНИіЬЅЖљЮЊЭЗЮЛЪБЃЌвЛИівбШыХшЃЌСэвЛИіВПЗжШыХшМЗбЙдкЕквЛЬЅЖљЕФОБВПЯТаиВПЩЯЃЛЧАЮФвбЪіШчВњГЬЮоНјеЙЃЌдђгІвЩМАДЫПЩФмЁЃBГЌПЩвдажњеяЖЯЃЌВЂвдЦЪЙЌВњЮЊЩЯВпЁЃжСгквЛЭЗвЛКсЃЌЕквЛЬЅЖљЭЗВПЧЖгкКсЮЛЕФОБВПЛђИЙВПЖјВЛФмЯТНЕЃЌЛђСНИіЭЮЮЛЃЌЕкЖўЬЅЖљЕФЭШТфгкЕквЛЬЅЖљЕФЭЮВПвдЯТЃЌЗЂЯжКѓОљвдЦЪЙЌВњжежЙШбЩяЁЃ



 СїааВЁбЇ
СїааВЁбЇ
 ВЁвђ
ВЁвђ
 ЗЂВЁЛњжЦ
ЗЂВЁЛњжЦ
 СйДВБэЯж
СйДВБэЯж
 ВЂЗЂжЂ
ВЂЗЂжЂ
 ЪЕбщЪвМьВщ
ЪЕбщЪвМьВщ
 ЦфЫћИЈжњМьВщ
ЦфЫћИЈжњМьВщ
 еяЖЯ
еяЖЯ
 МјБ№еяЖЯ
МјБ№еяЖЯ

 жЮСЦ
жЮСЦ

 дЄКѓ
дЄКѓ
 дЄЗР
дЄЗР